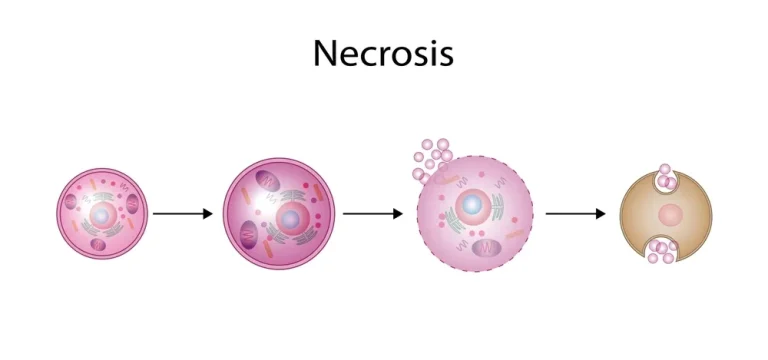
نکروز ماموپلاستی سینه یکی از عوارض نادر اما قابل توجه در جراحیهای زیبایی و ترمیمی سینه است. این عارضه در اثر کاهش یا قطع جریان خون در بافتهای سینه ایجاد میشود و در نتیجه، سلولهای ناحیه دچار کمبود اکسیژن و مرگ بافتی میگردند. میزان آسیب ممکن است از تغییر رنگ جزئی پوست تا از بین رفتن کامل بخشی از بافت سینه متغیر باشد.
عوامل گوناگونی مانند روش جراحی، وضعیت عمومی سلامت بیمار، سیگار کشیدن، دیابت و مراقبتهای نادرست بعد از عمل احتمال بروز نکروز را افزایش می دهند. تشخیص بهموقع و شروع درمان در مراحل اولیه نقش تعیینکنندهای در حفظ ظاهر سینه و جلوگیری از عوارض بعدی دارد. توجه به انتخاب جراح باتجربه و رعایت دقیق مراقبتهای بعد از عمل، از مهمترین راهکارها برای پیشگیری از نکروز محسوب میشوند.
مهمترین دلایل بروز نکروز پس از جراحی سینه
نکروز پس از جراحی سینه از جمله عوارض با اهمیت در عملهای زیبایی و ترمیمی است که نتیجهی نهایی جراحی را تحتتأثیر قرار می دهد. این عارضه زمانی رخ میدهد که خونرسانی به بخشی از بافت سینه مختل شود و سلولها به دلیل کمبود اکسیژن دچار تخریب بافتی گردند. شناخت دلایل ایجاد نکروز، گام مهمی در پیشگیری و درمان بهموقع آن محسوب میشود.
۱. کاهش جریان خون در بافت سینه
اصلیترین علت بروز نکروز، اختلال در خونرسانی ناحیهی جراحی است. هنگامی که پوست یا بافت چربی سینه بهدلیل فشار، کشش بیش از حد یا آسیب به عروق خونی در حین عمل دچار کمبود اکسیژن شود، روند ترمیم مختل و نکروز ایجاد میشود. رعایت اصول جراحی ظریف و حفظ سلامت عروق نقش مهمی در جلوگیری از این وضعیت دارد.
۲. مصرف سیگار و دخانیات
نیکوتین موجود در سیگار باعث انقباض عروق و کاهش جریان خون مویرگی میشود. به همین دلیل، بیماران سیگاری بیش از سایرین در معرض نکروز پس از ماموپلاستی قرار دارند. ترک مصرف دخانیات دستکم دو تا چهار هفته پیش و پس از عمل، احتمال بروز این عارضه را بهطور چشمگیری کاهش میدهد.
۳. بیماریهای زمینهای مانند دیابت
دیابت کنترلنشده، فشار خون بالا و اختلالات عروقی از جمله عواملی هستند که جریان خون طبیعی را مختل میکنند. در بیماران دیابتی، تنظیم قند خون پیش از جراحی و پایش دقیق پس از آن، برای جلوگیری از نکروز ضروری است.
۴. تکنیک جراحی و تجربه جراح
تسلط جراح بر روشهای دقیق و انتخاب تکنیک مناسب در کاهش عوارض پس از عمل نقش تعیینکننده دارد. برشهای بیش از اندازه، کشش زیاد بافت یا تخلیهی نامناسب چربی موجب آسیب به شبکهی خونی و افزایش خطر نکروز می شود.
۵. فشار یا عفونت در ناحیهی جراحی
تجمع مایعات (سروما) یا خون (هماتوم) در محل جراحی و استفاده از پانسمانهای فشاری نامناسب، از جمله عوامل افزایش دهندهی فشار موضعی هستند. این وضعیت، در صورت عدم رسیدگی بهموقع، باعث اختلال در خونرسانی و مرگ سلولی در بافت سینه خواهد شد.
در مجموع، توجه به شرایط عمومی سلامت بیمار، پرهیز از مصرف دخانیات، انتخاب جراح مجرب و رعایت دقیق مراقبتهای بعد از عمل، از مهمترین اقدامات در پیشگیری از نکروز سینه بهشمار میروند.
علائم اولیه و نشانههای خطر نکروز سینه
نکروز سینه معمولاً در روزها یا هفتههای ابتدایی پس از جراحی ظاهر میشود و در صورت تشخیص دیرهنگام منجر به از بین رفتن بخشی از بافت یا نیاز به جراحی ترمیمی می شود. آگاهی از علائم اولیه و شناسایی تغییرات غیرطبیعی در سینه، نقش مهمی در کنترل و درمان بهموقع این عارضه دارد.
۱. تغییر رنگ پوست در ناحیه جراحی
یکی از اولین نشانههای نکروز، تغییر رنگ پوست سینه است. پوست ممکن است ابتدا قرمز یا کبود شود و سپس به مرور به رنگ تیره یا سیاه تغییر یابد. این تغییر معمولاً به دلیل کاهش جریان خون در آن ناحیه اتفاق میافتد و نیازمند بررسی فوری توسط پزشک است.
۲. کاهش دما یا احساس سردی در پوست سینه
در ناحیهای که دچار نکروز شده است، بهدلیل قطع جریان خون، دمای پوست پایینتر از سایر نقاط سینه خواهد بود. لمس سرد یا بیحس شدن پوست از نشانههای هشداردهنده محسوب میشود.
۳. ترشح یا زخم دیر ترمیم
بروز ترشحات غیرطبیعی از محل برش جراحی، بهویژه ترشحات تیره یا بدبو، بیانگر شروع نکروز یا عفونت همراه آن می باشد. در چنین شرایطی، مراجعه سریع به جراح برای بررسی و درمان الزامی است.
۴. درد مداوم یا احساس سنگینی در سینه
هرچند احساس درد پس از جراحی تا حدی طبیعی است، اما درد شدید، تیرکشنده یا همراه با تورم غیر عادی نشانهای از اختلال در خونرسانی یا نکروز در حال پیشرفت می باشد.
۵. نکروز چربی (Fat Necrosis)
در برخی بیماران، نکروز در بافت چربی رخ میدهد که بهصورت تودههای سفت و دردناک زیر پوست احساس میشود. این حالت معمولاً در اثر آسیب موضعی یا فشار زیاد در زمان جراحی ایجاد میشود و ممکن است با سونوگرافی یا تصویربرداری تشخیص داده شود.
۶. تغییر در شکل یا تقارن سینهها
در موارد پیشرفته، از بین رفتن بخشی از بافت باعث تغییر فرم، افتادگی یا عدم تقارن سینهها می شود. این مرحله معمولاً نیاز به درمانهای ترمیمی یا جراحی اصلاحی دارد.
در مجموع، تشخیص زودهنگام نکروز سینه و مراجعه فوری به پزشک در صورت مشاهده هر یک از علائم فوق، از اهمیت بالایی برخوردار است. اقدامات بهموقع از گسترش آسیب جلوگیری کرده و ظاهر طبیعی سینه را تا حد زیادی حفظ می کند.
انواع نکروز سینه: از نکروز پوستی تا چربی و بافتی
نکروز سینه بسته به نوع بافت درگیر، شدت آسیب و علت ایجاد، به چند دسته تقسیم میشود. تشخیص نوع نکروز اهمیت بالایی دارد، زیرا روند درمان و میزان بهبود در هر نوع متفاوت است. در ادامه، مهمترین انواع نکروز پس از جراحی سینه معرفی شدهاند.
۱. نکروز پوستی (Skin Necrosis)
نکروز پوستی شایعترین نوع این عارضه است و معمولاً در نواحی اطراف بخیه یا محل برش جراحی دیده میشود. در این حالت، پوست سینه بهدلیل کاهش جریان خون دچار تغییر رنگ، تیره شدن و در مراحل پیشرفته، زخم باز میشود. اگر نکروز پوستی محدود و سطحی باشد، با مراقبتهای موضعی و پانسمانهای مناسب قابل ترمیم است؛ اما در موارد وسیع، ممکن است نیاز به دبریدمان یا جراحی ترمیمی باشد.
۲. نکروز چربی (Fat Necrosis)
در این نوع، بافت چربی زیر پوست دچار مرگ سلولی میشود. نکروز چربی معمولاً با لمس تودهای سفت، دردناک و گاهی بدون علامت آشکار همراه است. این وضعیت بیشتر در اثر فشار، آسیب موضعی یا خونرسانی ناکافی به چربی ایجاد میشود. نکروز چربی معمولاً خطرناک نیست و در بسیاری از موارد بهمرور زمان جذب میشود؛ با این حال، در برخی بیماران ممکن است برای تشخیص دقیق، از تصویربرداری مانند سونوگرافی یا ماموگرافی استفاده شود تا از سایر تودههای پاتولوژیک تمایز داده شود.
۳. نکروز بافتی (Tissue Necrosis)
نکروز بافتی شدیدترین نوع این عارضه است و زمانی رخ میدهد که جریان خون در بخشی از بافت عمقی سینه کاملاً قطع شود. در این حالت، بخش وسیعی از بافت دچار مرگ سلولی میشود و معمولاً به درمان دارویی پاسخ نمیدهد. در چنین شرایطی، جراحی ترمیمی برای برداشت بافت مرده و بازسازی ناحیه آسیبدیده ضروری است. این نوع نکروز ظاهر سینه را بهشدت تحتتأثیر قرار می دهد و نیازمند مداخلات تخصصی است.
۴. نکروز نوک سینه (Nipple-Areola Necrosis)
در مواردی که جراحی شامل جابهجایی یا کوچکسازی قابلتوجه نوک سینه باشد، احتمال نکروز در ناحیهی هاله یا نوک سینه افزایش مییابد. این نوع معمولاً ناشی از آسیب به عروق تغذیهکنندهی ناحیه است. تشخیص زودهنگام و آغاز درمان مناسب از تخریب کامل این بخش جلوگیری می کند.
در مجموع، آگاهی از انواع نکروز سینه و تشخیص بهموقع آن توسط جراح متخصص، نقش تعیینکنندهای در پیشگیری از عوارض گسترده و حفظ نتیجهی زیبایی عمل دارد. هرچه درمان زودتر آغاز شود، احتمال ترمیم موفقیتآمیز و بازگشت ظاهر طبیعی سینه بیشتر است.
عوامل خطر و شرایط مستعد بروز نکروز پس از عمل
بروز نکروز پس از ماموپلاستی سینه معمولاً نتیجهی مجموعهای از عوامل فردی، فیزیولوژیک و فنی است که روند ترمیم زخم را مختل می کنند. شناخت این عوامل به پزشک و بیمار کمک میکند تا از بروز این عارضه پیشگیری کرده و نتیجهی جراحی را به بهترین شکل حفظ نمایند.
۱. مصرف دخانیات
مصرف سیگار، قلیان و سایر فرآوردههای نیکوتینی یکی از مهمترین عوامل افزایشدهندهی خطر نکروز است. نیکوتین موجب تنگی عروق، کاهش جریان خون مویرگی و افت اکسیژنرسانی به بافتها میشود. به همین دلیل، بیماران سیگاری تا چندین برابر بیش از افراد غیر سیگاری در معرض نکروز سینه قرار دارند. ترک کامل دخانیات حداقل دو تا چهار هفته پیش و پس از عمل، برای حفظ سلامت بافتی ضروری است.
۲. بیماریهای زمینهای
بیماریهایی مانند دیابت، فشار خون بالا، اختلالات انعقادی و مشکلات عروقی از جمله عوامل مستعدکنندهی نکروز هستند. این بیماریها توانایی بدن در خونرسانی و ترمیم بافت را کاهش میدهند. کنترل دقیق قند خون، فشار خون و استفاده از داروهای تنظیمکنندهی گردش خون، پیش از عمل توصیه میشود.
۳. شاخص توده بدنی بالا (چاقی)
در بیماران دارای اضافه وزن، حجم بافت چربی زیاد است و این امر خونرسانی به نواحی عمقی سینه را دشوار میکند. در نتیجه، احتمال نکروز چربی یا بافتی افزایش مییابد. کاهش وزن پیش از جراحی، به بهبود نتایج و کاهش خطر عوارض کمک میکند.
۴. برشهای گسترده یا جراحیهای سنگین
در مواردی که عمل ماموپلاستی با حجم بالای برداشت بافت یا جابهجایی زیاد پوست همراه است، احتمال آسیب به عروق تغذیهکنندهی سینه افزایش مییابد. انتخاب تکنیک جراحی مناسب بر اساس ساختار بدن و مهارت جراح، نقشی حیاتی در کاهش این خطر دارد.
۵. اختلال در مراقبتهای پس از عمل
عدم رعایت توصیههای پزشکی پس از جراحی، مانند استفاده نادرست از سوتینهای فشاری، فعالیت بدنی زودهنگام یا تماس زخم با آب آلوده، روند ترمیم را مختل می کند. مراقبت دقیق از زخم، تغذیهی مناسب و استراحت کافی از اصول مهم پیشگیری از نکروز هستند.
۶. عفونت یا هماتوم پس از جراحی
تجمع خون (هماتوم) یا مایع زیرپوستی (سروما) در ناحیهی جراحی، موجب فشار موضعی و کاهش خونرسانی میشود. در صورت عدم تخلیه بهموقع یا بروز عفونت، احتمال نکروز افزایش پیدا میکند. بررسی منظم توسط پزشک در روزهای نخست بعد از عمل برای پیشگیری از این وضعیت ضروری است.
در مجموع، بروز نکروز اغلب قابل پیشگیری است، بهشرط آنکه بیمار و جراح هر دو به عوامل خطر آگاه باشند و اقدامات پیشگیرانه را جدی بگیرند. انتخاب جراح با تجربه، کنترل وضعیت سلامت عمومی و رعایت دقیق مراقبتهای پس از عمل، سه رکن اصلی در جلوگیری از نکروز سینه محسوب میشوند.
تشخیص نکروز سینه با روشهای تخصصی پزشکی
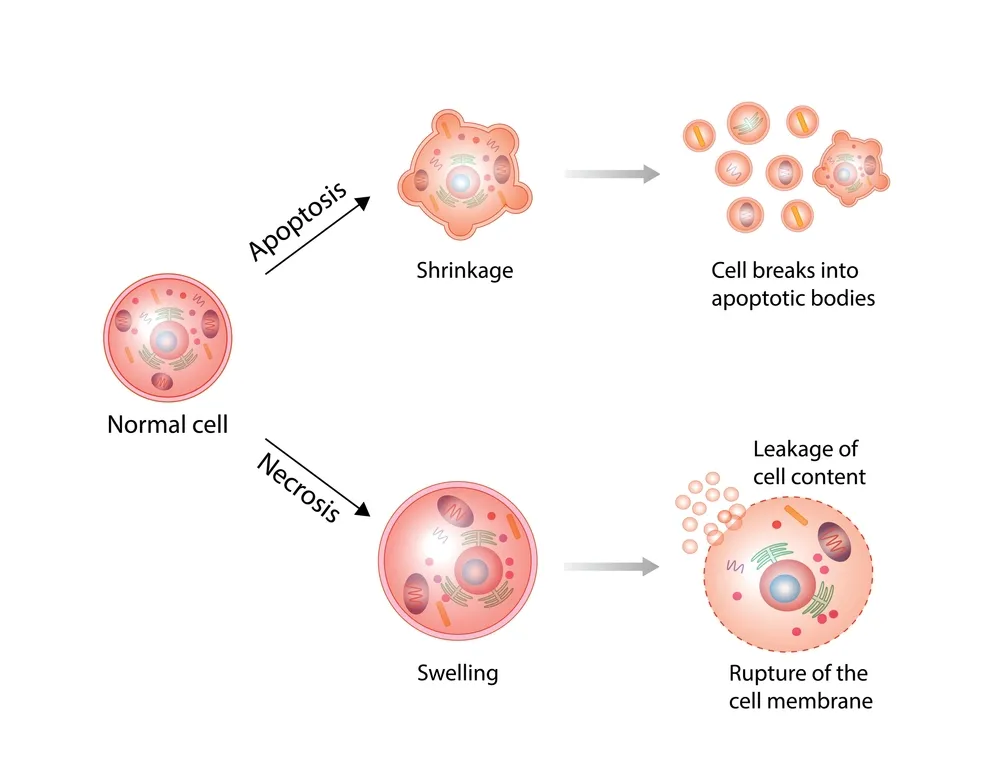
تشخیص بهموقع نکروز پس از جراحی سینه، نقش اساسی در جلوگیری از گسترش آسیب و حفظ نتیجهی زیبایی عمل دارد. در بسیاری از موارد، علائم اولیه ممکن است با سایر مشکلات پوستی یا عفونتهای سطحی اشتباه گرفته شود، از اینرو ارزیابی دقیق توسط پزشک متخصص ضروری است. تشخیص نکروز بر پایهی معاینهی بالینی، بررسیهای تصویربرداری و در برخی موارد، آزمایشهای تکمیلی انجام میشود.
۱. معاینه بالینی
اولین گام در تشخیص نکروز، معاینهی دقیق ناحیهی جراحی توسط جراح یا پزشک متخصص است. تغییر رنگ پوست، وجود زخم باز، بوی نامطبوع، ترشح تیرهرنگ یا بیحسی در بافت از نشانههای اصلی نکروز هستند. پزشک همچنین میزان درد، دمای پوست و وضعیت بخیهها را بررسی میکند تا شدت آسیب مشخص شود.
۲. سونوگرافی بافت نرم
سونوگرافی یکی از روشهای غیرتهاجمی برای ارزیابی وضعیت بافتهای زیرپوستی و تشخیص نکروز چربی است. با استفاده از این روش میتوان نواحی دچار التهاب، تجمع مایع یا تودههای سفت ناشی از مرگ سلولی را شناسایی کرد. این ابزار در افتراق بین نکروز چربی و سایر تودههای پاتولوژیک اهمیت زیادی دارد.
۳. ماموگرافی و MRI
در مواردی که نکروز در بافتهای عمقی سینه رخ داده باشد، از تصویربرداریهای پیشرفته مانند ماموگرافی یا MRI استفاده میشود. این روشها به پزشک کمک میکنند تا وسعت ضایعه، عمق درگیری بافتی و میزان خونرسانی ناحیه را با دقت بیشتری ارزیابی کند. MRI بهویژه در تشخیص تفاوت میان نکروز و عفونت یا عارضههای دیگر پس از جراحی، بسیار مفید است.
۴. نمونهبرداری (بیوپسی)
در موارد مشکوک یا زمانی که تودهای غیرطبیعی در سینه مشاهده شود، ممکن است پزشک اقدام به نمونهبرداری از بافت موردنظر کند. بررسی میکروسکوپی نمونه، نوع نکروز و میزان التهاب را مشخص کرده و به احتمال ضایعات سرطانی یا عفونتهای شدید کمک میکند.
۵. بررسی آزمایشگاهی
آزمایشهای خون معمولاً برای ارزیابی علائم عفونت (مانند افزایش گلبولهای سفید یا شاخصهای التهابی) انجام میشوند. اگرچه این آزمایشها بهتنهایی برای تشخیص نکروز کافی نیستند، اما در کنار سایر روشها، به پزشک در تصمیمگیری درمانی کمک میکنند.
تشخیص دقیق و سریع، کلید موفقیت در درمان نکروز سینه است. مراجعهی بهموقع به پزشک در صورت مشاهدهی هرگونه تغییر در پوست یا بافت سینه، از گسترش آسیب و نیاز به جراحی مجدد پیشگیری می کند.
درمان نکروز ماموپلاستی با مراقبت و جراحی ترمیمی
درمان نکروز ماموپلاستی سینه با توجه به شدت آسیب، وسعت درگیری بافتی و نوع نکروز تعیین میشود. هدف اصلی درمان، توقف روند پیشرفت ضایعه، جلوگیری از عفونت و بازسازی بافتهای آسیبدیده است. درمان از مراقبتهای سادهی موضعی تا جراحیهای ترمیمی گسترده متغیر می باشد.
۱. مراقبتهای محافظهکارانه
در مواردی که نکروز محدود و سطحی باشد، پزشک معمولاً از درمانهای غیرجراحی استفاده میکند. این مراقبتها شامل تمیز نگه داشتن زخم، استفاده از پانسمانهای مرطوب و آنتیبیوتیکهای موضعی یا خوراکی برای جلوگیری از عفونت است.
همچنین استفاده از پمادهای ترمیمکننده و کرمهای حاوی آنزیمهای دبریدمان به حذف بافتهای مرده و تحریک بازسازی سلولی کمک می کند. در این مرحله، کنترل بیماریهای زمینهای مانند دیابت و پرهیز کامل از دخانیات اهمیت فراوانی دارد.
۲. دبریدمان بافت نکروزه
در صورت وجود بافت مرده یا عفونت موضعی، پزشک ممکن است دبریدمان (برداشت بافت نکروزه) را انجام دهد. این روش با هدف حذف بافت غیرقابل ترمیم و فراهمسازی محیط مناسب برای ترمیم طبیعی زخم انجام میشود. دبریدمان به صورت دستی، مکانیکی یا با لیزر انجام می شود.
۳. درمان با اکسیژن پرفشار (Hyperbaric Oxygen Therapy)
در برخی موارد، برای بهبود خونرسانی و تسریع بازسازی بافت، از درمان اکسیژن پرفشار استفاده میشود. در این روش، بیمار در محفظهای قرار میگیرد که اکسیژن خالص با فشار بالا تنفس میکند. این کار باعث افزایش میزان اکسیژن در خون و تحریک روند ترمیم بافتهای آسیبدیده میشود.
۴. جراحی ترمیمی یا بازسازی سینه
در نکروزهای گسترده که بخش قابلتوجهی از پوست یا بافت سینه از بین رفته است، جراحی ترمیمی ضروری است. این جراحی ممکن است شامل پیوند پوست، استفاده از فلپهای بافتی یا بازسازی کامل سینه باشد. هدف از جراحی، بازگرداندن ظاهر طبیعی سینه و جلوگیری از بدشکلی یا ناهماهنگی ظاهری است. انتخاب نوع جراحی به میزان آسیب، سلامت بیمار و نظر پزشک بستگی دارد.
۵. مراقبتهای بعد از درمان
پس از درمان نکروز، مراقبتهای دقیق جهت پیشگیری از عود یا عفونت مجدد اهمیت دارد. استفاده از لباسهای فشاری مناسب، تغذیهی کافی (بهویژه دریافت پروتئین و ویتامین C)، اجتناب از دخانیات و مراجعهی منظم به پزشک برای بررسی روند ترمیم از اقدامات حیاتی در این مرحله است.
در نهایت، موفقیت درمان نکروز تا حد زیادی به زمان مراجعهی بیمار و همکاری او در اجرای دقیق دستورات پزشکی بستگی دارد. درمان زودهنگام از جراحیهای وسیع جلوگیری کرده و در نتیجه زیبایی سینه را حفظ می کند.
پیشگیری از نکروز و مراقبتهای ضروری بعد از جراحی
پیشگیری از نکروز پس از ماموپلاستی سینه به میزان زیادی به رعایت اصول جراحی صحیح، مراقبتهای بعد از عمل و وضعیت عمومی سلامت بیمار بستگی دارد. هدف از اقدامات پیشگیرانه، حفظ جریان خون در بافتهای سینه و جلوگیری از بروز هرگونه التهاب یا عفونت است. رعایت توصیههای پزشک در دوره نقاهت، نقشی کلیدی در پیشگیری از این عارضه دارد.
۱. انتخاب جراح ماهر و تکنیک جراحی مناسب
مهمترین اقدام برای پیشگیری از نکروز، انتخاب جراحی با تجربه است. جراح باید با شناخت دقیق آناتومی و جریان خون سینه، تکنیکی را انتخاب کند که آسیب کمتری به عروق خونی وارد شود. استفاده از ابزار جراحی استاندارد و جلوگیری از کشش بیش از حد پوست یا بافت سینه از اصول حیاتی در این زمینه است.
۲. کنترل عوامل خطر قبل از جراحی
پیش از انجام ماموپلاستی، لازم است وضعیت عمومی بدن از نظر دیابت، فشار خون، چربی خون و اختلالات انعقادی بررسی و کنترل شود. بیماران سیگاری باید حداقل دو تا چهار هفته پیش از جراحی مصرف دخانیات را قطع کنند، زیرا نیکوتین باعث تنگی عروق و کاهش اکسیژنرسانی به بافتها میشود.
۳. مراقبتهای دقیق پس از عمل
پس از جراحی، رعایت نکات مراقبتی مانند اجتناب از فعالیتهای سنگین، خوابیدن به پشت، استفاده از سوتین مخصوص و تعویض منظم پانسمان ضروری است. زخمها باید همواره تمیز و خشک نگه داشته شوند و در صورت بروز هرگونه ترشح، تغییر رنگ پوست یا درد غیرعادی، باید فوراً به پزشک اطلاع داده شود.
۴. تغذیه و سبک زندگی سالم
تغذیه مناسب در روند ترمیم زخم و پیشگیری از نکروز تاثیر چشمگیری دارد. مصرف مواد غذایی غنی از پروتئین، ویتامین C، روی و آهن موجب تقویت سیستم ایمنی و افزایش سرعت بازسازی بافتها میشود. همچنین پرهیز از مصرف الکل و دخانیات در طول دوره نقاهت ضروری است.
۵. پیگیری منظم و مراجعه دورهای به پزشک
معاینات منظم بعد از عمل، به پزشک اجازه میدهد تغییرات احتمالی در بافت یا رنگ پوست را به موقع تشخیص دهد. تشخیص زودهنگام هرگونه علائم مشکوک، از پیشرفت نکروز جلوگیری کرده و درمان را بسیار آسان میکند.
در نهایت، رعایت دقیق دستورات جراح و پرهیز از هرگونه خوددرمانی یا بیتوجهی به علائم هشداردهنده، بهترین راه برای پیشگیری از نکروز و حفظ نتیجه مطلوب جراحی سینه است.
سوالات متداول درباره نکروز ماموپلاستی سینه
۱. نکروز ماموپلاستی سینه چیست؟
نکروز ماموپلاستی به معنی از بین رفتن بخشی از بافت سینه پس از جراحی است که معمولاً در اثر کاهش خونرسانی به ناحیه جراحی رخ میدهد. این عارضه میتواند پوست، چربی یا بافت عمقی سینه را درگیر کند.
۲. آیا نکروز بعد از ماموپلاستی شایع است؟
نکروز یکی از عوارض نادر جراحی سینه محسوب میشود و در اغلب موارد با رعایت اصول جراحی و مراقبتهای صحیح پس از عمل، احتمال وقوع آن بسیار پایین است.
۳. چه عواملی بیشترین نقش را در بروز نکروز دارند؟
سیگار کشیدن، دیابت، فشار بیش از حد بر بافت سینه، عفونت، بخیههای محکم یا جراحی طولانی از مهمترین عوامل خطر در بروز نکروز هستند.
۴. علائم اولیه نکروز چگونه ظاهر میشود؟
تغییر رنگ پوست به سمت تیره یا بنفش، درد غیرعادی، ترشح از زخم، تورم و تاخیر در ترمیم از اولین نشانههای نکروز محسوب میشوند.
۵. تشخیص نکروز چگونه انجام میشود؟
تشخیص معمولاً با معاینه فیزیکی توسط پزشک صورت میگیرد. در موارد مشکوک، از روشهای تصویربرداری مانند سونوگرافی یا MRI برای بررسی میزان درگیری بافتی استفاده میشود.
۶. آیا نکروز به خودی خود درمان میشود؟
در موارد بسیار خفیف، با مراقبت و کنترل دقیق ممکن است روند ترمیم بهصورت طبیعی انجام شود، اما در بیشتر موارد نیاز به درمان تخصصی و پیگیری پزشکی وجود دارد.
۷. درمان نکروز ماموپلاستی به چه صورت است؟
درمان بر اساس شدت آسیب متفاوت است و میتواند شامل دبریدمان بافت مرده، مصرف آنتیبیوتیک، پانسمان تخصصی، اکسیژنتراپی یا در موارد پیشرفته، جراحی ترمیمی باشد.
۸. آیا امکان بازسازی سینه پس از نکروز وجود دارد؟
بله، در صورتی که نکروز باعث از بین رفتن بخشی از بافت سینه شده باشد، با استفاده از روشهای جراحی ترمیمی مانند پیوند پوست یا فلپهای بافتی، بازسازی سینه انجام میشود.
۹. آیا نکروز باعث تغییر دائمی در ظاهر سینه میشود؟
در نکروزهای سطحی معمولاً تغییرات ظاهری محدود است، اما در موارد وسیع ممکن است شکل یا حجم سینه تا حدی تغییر کند که نیاز به جراحی ترمیمی دارد.
۱۰. چه زمانی پس از جراحی احتمال بروز نکروز بیشتر است؟
معمولاً طی ۷ تا ۱۴ روز پس از عمل، علائم اولیه نکروز ظاهر میشوند. این بازه زمانی نیازمند مراقبت و بررسی دقیق زخمهاست.
۱۱. آیا میتوان از بروز نکروز پیشگیری کرد؟
بله، انتخاب جراح متخصص، قطع مصرف سیگار، کنترل بیماریهای زمینهای، رعایت مراقبتهای پس از عمل و تغذیه مناسب از مؤثرترین راههای پیشگیری هستند.
۱۲. در صورت مشاهده علائم نکروز چه باید کرد؟
در صورت مشاهده تغییر رنگ پوست، ترشح غیرطبیعی یا درد شدید، باید بلافاصله به جراح مراجعه کرد. درمان سریع میتواند از پیشرفت نکروز و نیاز به جراحیهای گستردهتر جلوگیری کند.