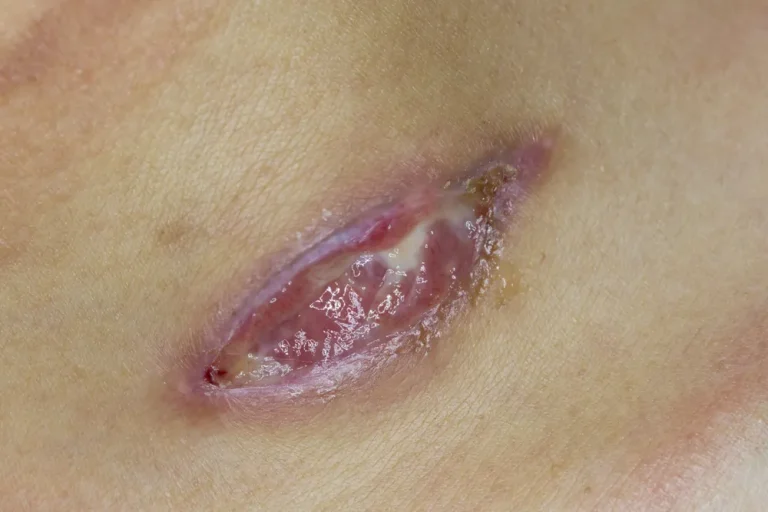
عفونت زخم یکی از عوارض شایع پس از جراحیهای زیبایی سینه یا ماموپلاستی به شمار میرود. این عارضه زمانی ایجاد میشود که میکروارگانیسمهای بیماریزا، بهویژه باکتریها، از طریق بخیهها یا نواحی باز پوست به بافت زیرین نفوذ کرده و در محل زخم شروع به تکثیر میکنند. در نتیجه، التهاب، قرمزی، ترشح چرکی و درد در ناحیه برشهای جراحی ظاهر میشود. عفونت معمولاً در روزهای ابتدایی پس از عمل بروز میکند، اما در برخی بیماران ممکن است تا چند هفته بعد نیز خود را نشان دهد. شدت عفونت بسته به وضعیت سیستم ایمنی بدن، میزان رعایت بهداشت پس از عمل و نوع مراقبتهای پزشکی متفاوت است.
به طور کلی، هر عاملی که باعث افزایش بار میکروبی یا کاهش توان ترمیم بافتی بدن شود، خطر بروز عفونت زخم را بالا میبرد. تشخیص زودهنگام و درمان بهموقع، نقش تعیینکنندهای در جلوگیری از گسترش عفونت و ایجاد اسکارهای نامطلوب دارد.
علائم اولیه عفونت زخم سینه بعد از جراحی زیبایی
شناخت زودهنگام علائم عفونت پس از ماموپلاستی از اهمیت بالایی برخوردار است، زیرا درمان سریع از گسترش التهاب و ایجاد عوارض شدید جلوگیری می کند. در روزهای ابتدایی پس از جراحی، بدن در حال ترمیم بافتی است و هرگونه اختلال در روند طبیعی ترمیم نشانهای از عفونت می باشد.
۱. قرمزی و التهاب بیش از حد در محل بخیهها
مقداری قرمزی در اطراف محل برش پس از جراحی طبیعی است، اما زمانی که این قرمزی گسترش پیدا کرده و همراه با گرما، تورم یا درد قابلتوجه باشد، احتمال بروز عفونت افزایش مییابد. التهاب ناشی از عفونت معمولاً با حساسیت به لمس و احساس سوزش همراه است.
۲. ترشح غیرطبیعی از زخم یا بوی نامطبوع
ترشحات شفاف یا کمی زرد در چند روز نخست طبیعی محسوب میشوند، اما ترشح چرکی، کدر یا دارای بوی ناخوشایند، از نشانههای مشخص عفونت باکتریایی است. این وضعیت معمولاً با باز شدن بخشی از بخیه یا افزایش رطوبت در اطراف زخم همراه میشود.
۳. درد مداوم و غیرطبیعی در محل جراحی
درد پس از ماموپلاستی معمولاً با گذشت چند روز کاهش مییابد. در صورتیکه درد بهصورت مداوم ادامه یابد یا شدت آن نسبت به روزهای قبل افزایش پیدا کند، ممکن است نشاندهنده شروع التهاب و عفونت بافتی باشد.
۴. تب و احساس ضعف عمومی
افزایش دمای بدن (تب بالاتر از ۳۸ درجه سانتیگراد) یکی از علائم سیستمیک عفونت است. در این حالت، بدن به حضور عوامل عفونی واکنش نشان میدهد و فرد ممکن است احساس ضعف، خستگی و بیاشتهایی داشته باشد.
۵. تغییر در ظاهر پوست ناحیه سینه
در برخی موارد، پوست اطراف زخم ممکن است براق، متورم یا دارای لکههای قرمز و دردناک شود. این تغییرات پوستی معمولاً نشانه پیشرفت عفونت به لایههای عمقی بافت است و نیاز به بررسی فوری پزشک دارد.
در مجموع، بروز هر یک از این علائم نشانهای از عفونت در محل جراحی می باشد و نباید نادیده گرفته شود. مراجعه سریع به جراح و آغاز درمان مناسب، از بروز عوارضی مانند باز شدن زخم، نکروز پوستی یا باقیماندن اسکار های دائمی پیشگیری میکند.
دلایل اصلی بروز عفونت پس از ماموپلاستی
عفونت زخم پس از جراحی ماموپلاستی نتیجه تعامل عوامل مختلف است که هم به وضعیت جسمی بیمار و هم به شرایط محیطی و تکنیکی حین عمل بستگی دارد. شناخت این عوامل به پیشگیری از بروز عفونت و افزایش ایمنی جراحی کمک میکند.
۱. رعایتنشدن اصول استریلیزاسیون در حین جراحی
یکی از مهمترین دلایل بروز عفونت، آلودگی محیط اتاق عمل یا ابزار جراحی است. در صورتی که وسایل بهطور کامل استریل نشده باشند، باکتریها بهراحتی به بافت برشخورده منتقل میشوند و روند ترمیم زخم را مختل میکنند.
۲. ضعف سیستم ایمنی بدن
بیمارانی که دچار بیماریهای مزمن مانند دیابت، کمخونی یا اختلالات خود ایمنی هستند، به دلیل عملکرد ضعیف سیستم دفاعی بدن، بیشتر در معرض عفونت قرار دارند. بدن این افراد توان مقابله کافی با میکروارگانیسمهای مهاجم را ندارد و ترمیم بافتی با تاخیر انجام میشود.
۳. تجمع مایع یا خون زیر پوست (هماتوم و سروما)
پس از جراحی، در برخی بیماران ممکن است مایع یا خون در زیر پوست جمع شود. این تجمع محیط مناسبی برای رشد باکتریها فراهم کرده و احتمال عفونت را افزایش میدهد. در چنین شرایطی، تخلیه بهموقع این مایعات ضروری است.
۴. مراقبت نامناسب از زخم در دوران نقاهت
عدم رعایت بهداشت محل جراحی، تعویضنکردن پانسمانها بهصورت اصولی یا استفاده از لباسهای تنگ و غیربهداشتی موجب نفوذ آلودگی به محل بخیهها می شود. رعایت دقیق دستورالعملهای مراقبتی پزشک، نقش مهمی در پیشگیری از این وضعیت دارد.
۵. مصرف دخانیات و الکل
نیکوتین و الکل باعث کاهش جریان خون در بافتهای جراحیشده و تضعیف اکسیژنرسانی میشوند. این مسئله باعث کندی روند ترمیم و افزایش احتمال نکروز یا عفونت زخم میگردد. توصیه میشود بیماران حداقل دو هفته پیش و پس از جراحی از مصرف این مواد خودداری کنند.
۶. اضافهوزن و مشکلات تغذیهای
بافت چربی اضافی جریان خون را در ناحیه سینه کاهش داده و احتمال ایجاد التهاب و عفونت را افزایش میدهد. همچنین، کمبود مواد مغذی مانند پروتئین، ویتامین C و روی، روند ترمیم زخم را مختل میکند.
۷. استفاده نادرست از داروها یا آنتیبیوتیکها
قطع خودسرانه داروهای تجویز شده یا مصرف نامنظم آنتیبیوتیکها باعث رشد مجدد باکتریها و بروز عفونت ثانویه می شود. مصرف دارو باید طبق نظر پزشک و در زمان تعیینشده انجام گیرد.
در مجموع، بروز عفونت پس از ماموپلاستی معمولاً نتیجه ترکیب چند عامل است، نه صرفاً یک علت خاص. آگاهی از این عوامل و رعایت اصول مراقبتی پیش از عمل، در حین جراحی و پس از آن، کلید اصلی پیشگیری از عفونت و تضمین نتایج مطلوب جراحی محسوب میشود.
افراد در معرض خطر عفونت زخم بعد از ماموپلاستی
احتمال بروز عفونت پس از جراحی ماموپلاستی در همه بیماران یکسان نیست. برخی افراد به دلیل شرایط جسمی، سبک زندگی یا سابقه بیماریهای خاص، بیشتر در معرض این عارضه قرار دارند. شناسایی این گروه از بیماران به جراح کمک میکند تا پیش از عمل، اقدامات پیشگیرانه دقیق انجام دهد.
۱. بیماران مبتلا به دیابت
افرادی که دچار دیابت هستند، به دلیل اختلال در جریان خون و کاهش توانایی بدن در مقابله با باکتریها، مستعد ابتلا به عفونتهای بعد از جراحی میباشند. کنترل دقیق قند خون قبل و بعد از ماموپلاستی نقش مهمی در کاهش این خطر دارد.
۲. افراد سیگاری یا مصرفکنندگان الکل
نیکوتین موجود در سیگار موجب تنگی عروق خونی و کاهش اکسیژنرسانی به بافتها میشود. این موضوع باعث کندی روند ترمیم زخم و افزایش احتمال نکروز یا عفونت میگردد. مصرف الکل نیز سیستم ایمنی بدن را تضعیف کرده و مقاومت در برابر عوامل عفونی را کاهش میدهد.
۳. بیماران با سیستم ایمنی ضعیف
افرادی که به دلیل بیماریهای خودایمنی، درمانهای سرطانی یا مصرف داروهای سرکوبکننده ایمنی، سیستم دفاعی ضعیفی دارند، در معرض خطر بالا برای ابتلا به عفونت قرار دارند. در این بیماران حتی آلودگیهای خفیف منجر به التهاب شدید می شود.
۴. افرادی با اضافهوزن یا چاقی مفرط
تجمع چربی در بافت سینه موجب کاهش جریان خون و اختلال در ترمیم طبیعی زخم میشود. همچنین، چینخوردگی پوست در بیماران چاق، محیطی گرم و مرطوب ایجاد میکند که زمینهساز رشد باکتریها و بروز عفونت است.
۵. بیماران با سابقه عفونتهای پوستی یا جراحیهای قبلی
در افرادی که پیشتر دچار عفونتهای پوستی یا عارضه در محل جراحی بودهاند، احتمال تکرار این مشکل بیشتر است. وجود باکتریهای مقاوم در پوست یا بافت زیرین ممکن است موجب عفونت مجدد در محل بخیههای جدید شود.
۶. افرادی که مراقبتهای پس از جراحی را بهدرستی رعایت نمیکنند
عدم تعویض منظم پانسمان، تماس زخم با آب آلوده، یا پوشیدن لباسهای تنگ و غیربهداشتی، همگی باعث نفوذ میکروبها به محل زخم می شوند. این موضوع در افرادی که آگاهی کافی از مراقبتهای بعد از عمل ندارند، بیشتر مشاهده میشود.
۷. سنین بالا یا بیماران با وضعیت تغذیه نامناسب
در افراد مسن یا کسانی که دچار سوءتغذیه هستند، روند ترمیم بافتی کند است. کمبود ویتامینها و پروتئینها توان بازسازی سلولی را کاهش داده و احتمال عفونت زخم را افزایش میدهد.
به طور کلی، بررسی وضعیت عمومی بیمار پیش از انجام ماموپلاستی، مشاوره دقیق پزشکی و رعایت مراقبتهای توصیهشده پس از عمل، از مهمترین اقدامات برای کاهش احتمال بروز عفونت در این گروههای پرخطر است.
روشهای مؤثر برای پیشگیری از عفونت زخم پس از عمل سینه
پیشگیری از عفونت پس از ماموپلاستی اهمیت زیادی دارد، زیرا عفونت نهتنها روند بهبود را به تاخیر میاندازد، بلکه نتایج زیبایی جراحی را نیز تحت تاثیر قرار می دهد. رعایت اصول مراقبتی در مراحل قبل، حین و بعد از جراحی، بهترین راهکار برای کاهش احتمال بروز این عارضه است.
۱. انتخاب جراح متخصص و محیط جراحی استریل
مهمترین عامل در جلوگیری از عفونت، انتخاب جراحی است که در محیط کاملاً استریل و با رعایت استانداردهای جراحی پلاستیک فعالیت میکند. استفاده از ابزارهای یکبار مصرف یا بهدقت استریلشده، نقش اساسی در پیشگیری از انتقال آلودگی دارد.
۲. مصرف داروها و آنتیبیوتیکهای پیشگیرانه
پزشک معمولاً پیش از عمل یا در ساعات اولیه پس از جراحی، آنتیبیوتیکهایی را برای کاهش احتمال عفونت تجویز میکند. مصرف منظم و کامل این داروها مطابق دستور پزشک، از مهمترین اقدامات پیشگیرانه محسوب میشود.
۳. رعایت کامل بهداشت زخم پس از جراحی
تمیز نگهداشتن محل برشها، خشک بودن ناحیه بخیه و تعویض منظم پانسمانها با وسایل استریل، تاثیر چشمگیری در جلوگیری از نفوذ باکتریها دارد. همچنین، از تماس مستقیم زخم با آب غیر بهداشتی یا مواد آرایشی باید خودداری شود.
۴. پوشیدن لباسهای مناسب و ضد حساسیت
لباسهایی که پس از جراحی استفاده میشوند باید از جنس پنبهای، تمیز و گشاد باشند تا از تعریق و اصطکاک در محل زخم جلوگیری شود. لباسهای تنگ یا الیاف مصنوعی باعث تحریک پوست و افزایش احتمال التهاب می شوند.
۵. تغذیه مناسب برای تقویت سیستم ایمنی و ترمیم زخم
مصرف مواد غذایی غنی از پروتئین، ویتامین C، و روی به بازسازی بافتهای آسیبدیده کمک میکند. نوشیدن آب کافی و پرهیز از غذاهای فرآوریشده یا چرب نیز در بهبود سریعتر مؤثر است.
۶. پرهیز از دخانیات و الکل
سیگار و الکل هر دو موجب کاهش اکسیژنرسانی به بافتها و تضعیف سیستم ایمنی میشوند. خودداری از مصرف این مواد حداقل دو هفته قبل و بعد از عمل، احتمال عفونت را بهطور قابل توجهی کاهش میدهد.
۷. اجتناب از فعالیتهای سنگین در دوران نقاهت
فعالیتهای شدید بدنی، ورزش سنگین یا بلند کردن اجسام سنگین باعث باز شدن بخیهها یا افزایش ترشحات زخم می شود. استراحت کافی و رعایت آرامش بدنی تا زمان تایید پزشک برای بازگشت به فعالیتها ضروری است.
۸. مراجعه منظم به پزشک برای بررسی وضعیت زخم
ویزیتهای منظم پس از جراحی به پزشک اجازه میدهد تا روند ترمیم زخم را بررسی و در صورت بروز علائم اولیه عفونت، اقدامات لازم را بهموقع انجام دهد. پیگیری منظم نقش مهمی در جلوگیری از عفونتهای دیررس دارد.
رعایت این اصول ساده اما حیاتی، نهتنها خطر بروز عفونت را کاهش میدهد، بلکه باعث بهبود سریع زخم و دستیابی به نتایج زیبایی مطلوب میشود. همکاری دقیق بیمار با تیم جراحی، کلید موفقیت در پیشگیری از عفونت پس از ماموپلاستی است.
تشخیص پزشکی و آزمایشهای لازم برای عفونت زخم ماموپلاستی
تشخیص دقیق و بهموقع عفونت زخم پس از ماموپلاستی از اهمیت بالایی برخوردار است، زیرا در صورت تاخیر در درمان، احتمال گسترش التهاب، نکروز بافتی و نیاز به جراحی ترمیمی افزایش مییابد. پزشک متخصص جراحی پلاستیک، بر اساس بررسیهای بالینی و نتایج آزمایشگاهی، وضعیت زخم را ارزیابی و نوع درمان مناسب را تعیین میکند.
۱. معاینه بالینی توسط جراح
اولین و مهمترین مرحله در تشخیص عفونت، معاینه فیزیکی زخم است. پزشک در این مرحله به علائمی مانند قرمزی بیش از حد، تورم، ترشح چرکی، حساسیت به لمس و بوی نامطبوع توجه میکند. بررسی رنگ پوست، دمای موضعی و وضعیت بخیهها نیز اطلاعات مهمی در تشخیص عفونت موضعی در اختیار جراح قرار میدهد.
۲. ارزیابی علایم عمومی بیمار
در کنار معاینه محل زخم، علائم سیستمیک نظیر تب، لرز، افزایش ضربان قلب و احساس ضعف عمومی نیز توسط پزشک بررسی میشود. بروز این نشانهها نشاندهنده گسترش عفونت از محل زخم به جریان خون می باشد که نیازمند مداخله سریع درمانی است.
۳. آزمایش خون (CBC و CRP)
آزمایش شمارش کامل سلولهای خونی (CBC) معمولاً اولین آزمایش در بررسی عفونت است. افزایش تعداد گلبولهای سفید (WBC) نشانهای از فعال شدن سیستم ایمنی در برابر عفونت است. همچنین، اندازهگیری پروتئین واکنشی C یا CRP به ارزیابی شدت التهاب و پاسخ بدن به درمان کمک میکند.
۴. کشت ترشحات زخم و تعیین نوع باکتری
در مواردی که ترشح چرکی از زخم وجود دارد، پزشک نمونهای از آن را برای کشت میکروبی به آزمایشگاه ارسال میکند. این آزمایش نوع دقیق باکتری و حساسیت آن به آنتیبیوتیکها را مشخص میکند و به انتخاب مؤثرترین داروی درمانی کمک مینماید.
۵. تصویربرداری در صورت نیاز (سونوگرافی یا MRI)
در برخی موارد که شک به وجود آبسه عمقی یا تجمع مایع در زیر پوست وجود دارد، از روشهای تصویربرداری مانند سونوگرافی یا MRI استفاده میشود. این روشها به پزشک امکان میدهند تا میزان گسترش عفونت را در بافتهای زیرین شناسایی کند.
۶. بررسی وضعیت بخیهها و بافت اطراف زخم
در معاینات پیگیری، پزشک سلامت بافتهای اطراف زخم و میزان ترمیم پوست را ارزیابی میکند. باز شدن بخیهها، نکروز جزئی یا تغییر رنگ غیرطبیعی پوست از نشانههای هشدار دهنده عفونت در مراحل پیشرفته است.
تشخیص دقیق عفونت زخم ماموپلاستی ترکیبی از بررسیهای بالینی، آزمایشگاهی و تصویربرداری است. اقدام سریع در مرحله تشخیص، امکان درمان مؤثرتر و جلوگیری از بروز عوارض جدیتر را فراهم میسازد.
درمان قطعی عفونت زخم ماموپلاستی با دارو و جراحی ترمیمی
درمان عفونت زخم پس از ماموپلاستی باید بهصورت هدفمند و زیر نظر پزشک متخصص انجام شود، زیرا هرگونه تاخیر یا خود درمانی به گسترش عفونت، آسیب به بافتهای سینه و حتی نیاز به برداشت بخشی از بافت منجر می شود. انتخاب روش درمانی به شدت عفونت، نوع میکروب، وضعیت عمومی بیمار و مرحله ترمیم زخم بستگی دارد.
۱. درمان دارویی و آنتیبیوتیکی
اولین خط درمان در موارد خفیف تا متوسط، استفاده از آنتیبیوتیکهای سیستمیک است. پزشک معمولاً بر اساس نوع باکتری شایع (مانند استافیلوکوک اورئوس) داروهایی نظیر سفالکسین، کلیندامایسین یا آمپیسیلین تجویز میکند.
در مواردی که کشت ترشحات انجام شده باشد، داروی انتخابی بر اساس نتیجه آزمایش و حساسیت باکتری به آنتیبیوتیکها تعیین میشود. مصرف دارو باید طبق دستور پزشک و در دوره کامل درمان انجام گیرد تا از بازگشت عفونت جلوگیری شود.
۲. شستوشوی موضعی زخم و تخلیه ترشحات
در عفونتهای موضعی یا سطحی، پاکسازی ناحیه جراحی نقش مهمی در بهبود دارد. جراح ممکن است زخم را با محلولهای ضدعفونیکننده مانند سرم نرمال سالین یا بتادین رقیق شستوشو دهد تا باکتریها و ترشحات چرکی از بین بروند.
در صورت تجمع مایع یا چرک در زیر پوست، تخلیه آن از طریق باز کردن جزئی بخیه یا درناژ (Drainage) ضروری است.
۳. مراقبت موضعی از زخم در منزل
بیمار باید پانسمان زخم را طبق دستور پزشک و با استفاده از وسایل استریل تعویض کند. خشک و تمیز نگهداشتن ناحیه بخیه، استفاده از پمادهای آنتیبیوتیک موضعی (در صورت تجویز پزشک) و پرهیز از دستکاری زخم از اصول مهم مراقبتی است.
۴. جراحی ترمیمی در عفونتهای شدید
در مواردی که عفونت شدید بوده و به بافتهای زیرین گسترش یافته باشد، ممکن است نیاز به جراحی مجدد یا ترمیمی وجود داشته باشد. در این روش، جراح بافتهای نکروزه یا آلوده را خارج کرده و محل زخم را مجدداً ترمیم میکند تا از گسترش عفونت جلوگیری شود.
در صورت وجود پروتز سینه، گاهی لازم است ایمپلنت موقتاً خارج شود تا درمان کامل انجام گیرد و سپس در مرحله بعدی مجدداً جایگذاری شود.
۵. تقویت سیستم ایمنی و تغذیه حمایتی
در کنار درمانهای پزشکی، تقویت توان دفاعی بدن در بهبود زخم نقش اساسی دارد. مصرف مواد غذایی غنی از پروتئین، ویتامینهای A، C و روی، نوشیدن مایعات کافی و پرهیز از مصرف دخانیات، به تسریع روند ترمیم کمک میکند.
۶. پیگیری منظم و ارزیابی مجدد توسط پزشک
پس از آغاز درمان، بیمار باید بهصورت منظم تحت ویزیت پزشک قرار گیرد تا میزان پاسخ به درمان ارزیابی شود. کاهش قرمزی، درد و ترشحات از نشانههای بهبود است. در صورت عدم پاسخ مناسب، پزشک ممکن است دارو یا روش درمانی را تغییر دهد.
درمان موفق عفونت زخم ماموپلاستی نیازمند همکاری کامل بیمار با تیم درمان، رعایت دقیق دستورات پزشکی و پیگیری مستمر است. درمان بهموقع نهتنها از بروز عوارض جدی جلوگیری میکند، بلکه نتایج زیبایی جراحی را نیز حفظ خواهد کرد.
مراقبتهای خانگی برای تسریع ترمیم زخم بعد از ماموپلاستی
رعایت مراقبتهای صحیح در منزل پس از جراحی ماموپلاستی نقش تعیینکنندهای در تسریع بهبود زخمها، کاهش احتمال عفونت و دستیابی به نتایج زیبایی مطلوب دارد. پس از ترخیص از کلینیک، بیمار باید با دقت توصیههای پزشک را دنبال کرده و از هرگونه اقدام خودسرانه خودداری کند.
۱. حفظ تمیزی و خشکی محل زخم
محل برشها باید همیشه تمیز، خشک و عاری از آلودگی نگه داشته شود. در صورت تعریق یا تماس زخم با رطوبت، باید با گاز استریل و محلول نرمال سالین بهآرامی تمیز شود. استفاده از مواد ضدعفونیکننده غیراستاندارد یا الکل خالص توصیه نمیشود، زیرا ممکن است باعث تحریک بافت و تاخیر در ترمیم گردد.
۲. تعویض منظم پانسمانها با رعایت اصول بهداشتی
پانسمان باید طبق برنامه تعیینشده توسط پزشک و با دستهای شسته یا دستکش استریل تعویض شود. استفاده از پانسمانهای تمیز و خشک، مانع رشد باکتریها و حفظ رطوبت متعادل در زخم میشود.
۳. استفاده صحیح از سوتینهای طبی
پوشیدن سوتین طبی مخصوص پس از ماموپلاستی باعث تثبیت موقعیت سینهها، کاهش تورم و جلوگیری از کشش در ناحیه بخیهها میشود. این سوتین باید بهصورت مداوم و مطابق دستور پزشک استفاده گردد و فقط در زمان تعویض پانسمان یا استحمام برداشته شود.
۴. تغذیه مناسب برای بهبود سریعتر زخم
رژیم غذایی غنی از پروتئین، ویتامین C، ویتامین A، روی و آهن روند بازسازی سلولی را تسریع میکند. مصرف میوهها و سبزیجات تازه، ماهی، تخممرغ، مغزها و لبنیات کمچرب توصیه میشود. همچنین، نوشیدن آب کافی به دفع سموم بدن و اکسیژنرسانی بهتر به بافتها کمک میکند.
۵. اجتناب از فعالیتهای سنگین و حرکات ناگهانی دستها
تا چند هفته پس از جراحی، از انجام حرکات سریع یا بالا بردن دستها بالاتر از سطح شانه خودداری شود، زیرا این حرکات ممکن است باعث کشیدگی بخیهها یا باز شدن زخم گردد. استراحت کافی و خواب مناسب نیز برای بازسازی بافتی ضروری است.
۶. پرهیز از دخانیات و مصرف الکل
سیگار و الکل جریان خون و اکسیژنرسانی به زخم را مختل کرده و احتمال نکروز بافتی یا عفونت را افزایش میدهند. قطع مصرف این مواد حداقل تا دو هفته بعد از جراحی برای بهبود کامل توصیه میشود.
۷. رعایت اصول استحمام پس از جراحی
تا زمانی که پزشک اجازه نداده است، نباید محل زخم با آب تماس مستقیم داشته باشد. پس از مجوز پزشک، استحمام باید با آب ولرم و بدون فشار مستقیم روی بخیهها انجام شود و ناحیه عمل بهآرامی با حوله تمیز خشک گردد.
۸. مصرف منظم داروهای تجویز شده
آنتیبیوتیکها، مسکنها و پمادهای موضعی باید طبق دستور پزشک و در زمان تعیینشده مصرف شوند. قطع زودهنگام دارو یا مصرف خودسرانه روند ترمیم را مختل کرده و خطر عفونت را افزایش می دهد.
۹. پایش روزانه زخم و گزارش تغییرات به پزشک
بیمار باید هر روز محل زخم را از نظر قرمزی، تورم، ترشح یا درد غیرعادی بررسی کند. مشاهده هرگونه تغییر غیرطبیعی باید فوراً به پزشک اطلاع داده شود تا اقدامات درمانی سریع انجام گیرد.
رعایت دقیق این مراقبتهای خانگی، احتمال بروز عفونت و عوارض پس از عمل را به حداقل رسانده و به تسریع روند ترمیم زخم کمک میکند. همکاری بیمار با پزشک و پایبندی به دستورالعملهای پس از عمل، کلید موفقیت در دستیابی به نتایج زیباشناختی پایدار و ایمن است.
عوارض و پیامدهای ناشی از عفونت زخم ماموپلاستی
عفونت زخم پس از ماموپلاستی، در صورت عدم تشخیص و درمان به موقع، منجر به پیامدهای متنوع و جدی می شود. شناخت این عوارض به بیمار کمک میکند تا در صورت مشاهده هرگونه تغییر غیرطبیعی، سریعاً به پزشک مراجعه کند و از پیشرفت مشکلات جلوگیری شود.
۱. تاخیر در روند ترمیم زخم
عفونت موجب التهاب و تخریب بافتهای اطراف زخم میشود که روند طبیعی ترمیم را کند میکند. این تأخیر منجر به طولانی شدن دوران نقاهت و افزایش دوره مراقبتهای پس از عمل می گردد.
۲. باز شدن بخیهها و ایجاد زخم وسیع
عفونتهای شدید یا کنترلنشده ممکن است باعث باز شدن بخیهها شوند. در نتیجه، سطح زخم گسترش یافته و ترمیم کامل آن دشوار میشود. این وضعیت همچنین نیاز به جراحی ترمیمی یا بخیه مجدد را افزایش میدهد.
۳. تشکیل اسکار غیرطبیعی یا کلوئید
التهاب ناشی از عفونت باعث ایجاد اسکار ضخیم، برجسته یا کلوئیدی می شود. این نوع زخمها علاوه بر تاثیر منفی بر ظاهر زیبایی سینه، ممکن است موجب خارش، درد یا محدودیت حرکتی در ناحیه سینه شوند.
۴. نکروز بافتی
در موارد شدید، بافتهای اطراف محل زخم ممکن است دچار نکروز یا مرگ سلولی شوند. این عارضه باعث تغییر رنگ پوست، ایجاد ترشحات چرکی و نیاز به برداشتن بخشهایی از بافت میشود.
۵. گسترش عفونت به بافتهای عمقی یا جریان خون
اگر عفونت کنترل نشود، به بافتهای عمیق سینه یا حتی جریان خون منتقل می شود. این وضعیت، به ویژه در بیماران با سیستم ایمنی ضعیف، خطرناک بوده و نیازمند درمان فوری و جدی پزشکی است.
۶. نیاز به جراحی مجدد یا ترمیمی
عفونتهای شدید یا مزمن ممکن است باعث شوند تا جراح مجبور به انجام جراحی ترمیمی یا پاکسازی بافتهای آلوده شود. این روند علاوه بر افزایش هزینه، دوره نقاهت را طولانی میکند و ممکن است نتایج زیبایی اولیه را تحت تاثیر قرار دهد.
۷. تأثیر روانی و کاهش اعتماد به نفس
عوارض فیزیکی عفونت تأثیر روانی قابل توجهی بر بیمار دارد. درد طولانی، ظاهر غیر متعارف سینه و طولانی شدن دوران بهبود ممکن است باعث کاهش اعتماد به نفس و اضطراب بیمار شود.
سوالات متداول درباره عفونت زخم بعد از ماموپلاستی
۱. عفونت زخم بعد از ماموپلاستی چقدر شایع است؟
عفونت پس از ماموپلاستی یکی از عوارض نادر اما مهم است و با رعایت دقیق اصول استریلیزاسیون، مراقبتهای پس از عمل و مصرف داروهای تجویز شده، میزان بروز آن به حداقل میرسد.
۲. علائم اولیه عفونت زخم چیست؟
علائم شامل قرمزی و تورم بیش از حد، درد غیرطبیعی، ترشح چرکی یا بوی نامطبوع از زخم، تب و ضعف عمومی هستند. شناسایی زودهنگام این علائم برای پیشگیری از عوارض جدی ضروری است.
۳. چه عواملی احتمال بروز عفونت را افزایش میدهند؟
ضعف سیستم ایمنی، دیابت کنترلنشده، مصرف دخانیات، اضافهوزن، رعایت نکردن بهداشت زخم و انجام جراحی در محیط غیر استریل از عوامل اصلی افزایش خطر هستند.
۴. آیا همه بیماران بعد از ماموپلاستی باید آنتیبیوتیک مصرف کنند؟
مصرف آنتیبیوتیک معمولاً طبق نظر پزشک و بر اساس شدت عمل جراحی و شرایط بیمار تجویز میشود. رعایت دقیق دوره مصرف برای پیشگیری از عفونت الزامی است.
۵. چگونه میتوان از عفونت زخم پیشگیری کرد؟
رعایت بهداشت زخم، پوشیدن سوتین طبی مناسب، پرهیز از فعالیتهای سنگین، تغذیه مناسب، قطع مصرف دخانیات و پیگیری منظم توسط پزشک از مهمترین روشهای پیشگیری هستند.
۶. درمان عفونت زخم همیشه به جراحی نیاز دارد؟
خیر، در موارد خفیف تا متوسط، درمان دارویی با آنتیبیوتیک و مراقبتهای موضعی کافی است. جراحی ترمیمی تنها در موارد شدید یا در صورت گسترش عفونت به بافتهای عمقی نیاز است.
۷. چه زمانی باید فوراً به پزشک مراجعه کرد؟
در صورت مشاهده ترشح چرکی زیاد، باز شدن بخیهها، افزایش ناگهانی درد، تب بالا یا تغییر رنگ پوست اطراف زخم، باید فوراً با جراح تماس گرفته شود.
۸. آیا تغذیه در بهبود زخم موثر می باشد؟
بله، مصرف مواد غذایی غنی از پروتئین، ویتامینها و مواد معدنی، همراه با هیدراتاسیون کافی، روند ترمیم بافت را تسریع کرده و سیستم ایمنی بدن را تقویت میکند.
۹. عفونت زخم چه تاثیری بر نتیجه زیبایی ماموپلاستی دارد؟
عفونت کنترلنشده میتواند باعث باز شدن زخم، ایجاد اسکار غیرطبیعی، نکروز بافتی یا تغییر شکل سینه شود و نیاز به جراحی ترمیمی پیدا کند.
۱۰. آیا بیماران بعد از درمان عفونت میتوانند به زندگی عادی بازگردند؟
بله، با درمان به موقع و رعایت مراقبتهای پس از عمل، بیشتر بیماران بهبود کامل یافته و قادر به بازگشت به فعالیتهای روزمره هستند، بدون اینکه نتایج زیبایی جراحی تحت تاثیر قرار گیرد.